یکی از مهم ترین وظایف آزمایشگاه میکروب شناسی خون است که هدف آن جداسازی میکروارگانیسم های ایجاد کننده عفونت خون ( septicemia ) می باشد . از آنجه که اکثر عفونت های خونی و بویژه انواع مهلک آن بوسیله باکتری ها ایجاد می شود لذا هدف از کشت خون نیز در مرحله اول جداکردن و شناسایی این میکروارگانیسم ها می باشد .
نکات لازم جهت گرفتن کشت خون مناسب
زمان خونگیری
خونگیری از بیمار حتی المقدور قبل از تجویز داروهای آنتی بیوتیک انجام گیرد و بهترین زمان خونگیری قبل از شروع تب و لرز در بیمار است .
معمولا توصیه می گردد که ۳-۲ نمونه خون به فاصله یک ساعت از بیمار گرفته و کشت داده شود خونگیری بیش از ۳ بار معمولا لازم نمی باشد.
اگر فرصت کافی قبل از شروع درمان وجود نداشته باشد باید دو نوبت کشت خون از دو نقطه متفاوت بدن بیمار قبل از شروع درمان با آنتی بیوتیک گرفته شود .
برخی اصول جمع آوری نمونه برای کشت خون :
1.کشت خون باید موقعی انجام گیرد که یک شک کلینیکی برای عفونت جریان خون وجود داشته باشد.
2.خون نباید از کاتترهای وریدی یا آرتریال جمع آوری شود مگرآنکه خود کاتتر داخل رگی مورد تردید قرار گرفته باشد.در این صورت نمونه خون برای کشت از یک کاتتر و نمونه دوم از یک محل محیطی بدست می آید.
3.کشت خون گرفته شده از سرخرگ هیچگونه مزیتی بر کشت خون گرفته شده از سیاهرگ ندارد.
4.راههای کاهش آلودگی شامل تعویض سوزنها بین خونگیری و تلقیح به داخل ظروف کشت خون،استفاده از تنتور ید،اجتناب از جمع آوری خون از طریق کاتترهای داخل رگی و ضد عفونی کردن درب ظرف کشت خون است.
تعداد مطلوب کشتهای خون:
این تعداد در یک بیمار تب دار مطابق با تشخیص مشکوک یا وضعیت کلینیکی وی ویا شک به عفونت زمینه ای و فوریت نیاز درمانی متفاوت است.کشت خون به صورت یک نوبت به ندرت کافی و معقول به نظر می رسد و تفسیر و تعبیر روی نتیجه مثبت یک نمونه کشت خون مشکل است مگرآنکه بایک پاتوژن مشخص و خالی از ابهام مواجه شده باشیم.در مواردی که یک باکتریمی پیوسته مورد انتظار هست دو نمونه کشت خون معمولا کافی بنظر می رسد و هنگامی که باکتریمی متناوبی مورد انتظار هست استفاده از سه نمونه کشت خون معقول تر است.
زمان کشت خون:
تهیه نمونه خون در فواصل زمانی یک تا چند ساعت ایده آل هست.اگر در یک فرد مبتلا به بیماری حاد و یا در فردی که احتمال باکتریمی پیوسته در وی بالا هست،نمونه خون از دو محل جداگانه با اختلاف چند دقیقه از یکدیگر تهیه شده باشد مناسبتر است.در مقابل در بیماران مشکوک به باکتریمی متناوب عاقلانه هست که نمونه های متعدد خون در فواصل 36-6 ساعت از یکدیگر بدست آید.
حجم مناسب خون برای کشت:
برای بالغین حداقل 10 وترجیحا 20 میلی لیتر خون توصیه شده است و برای اطفال 5-1 میلی لیتر و در صورت امکان مقدار بیشتر توصیه می شود.نتیجه کشت خون تا حد قابل توجهی به حجم نمونه خون کشت داده شده بستگی دارد.
در بالغین تقریبا به ازای هر میلی لیتر خون کشت شده میزان جداسازی میکروارگانیسم ها 3درصد افزایش می یابد.
توجه به نسبت صحیح حجم خون به حجم محیط کشت نیز مهم است.بسیاری از ظروف کشت خون محتوی ماده ضد انعقاد سدیم پلی آنتول سولفات (sps) هستند.این ماده می تواند لیزوزیم را غیر فعال کند و همچنین برخی آنتی بیوتیکها و بخشهایی از آبشار کمپلمان را غیر فعال می کند.با این حال sps می تواند برای برخی از میکروارگانیسمهای سختگیر سمی باشد.اضافه کردن مقدار کافی خون به محیط کشت این اثر را خنثی می کند.
میزان رقت خون در محیط آبگوشت به نسبت یک پنجم توصیه شده است.
نوع ظرف کشت خون:
ظروف کشت خون متنوعی برای استفاده در گروههای مختلف بیماران و یا برای جدا کردن کلاسهای مختلف پاتوژنها طراحی شده اند.در این ارتباط چند اصل عمومی وجود دارد :
بطریهای آئروبیک استاندارد برای بازیافت بسیاری از پاتوژنهای باکتریایی شایع که شامل هوازیها و بی هوازیهای اختیاری هستند مناسب می باشند.این ظروف برای حمایت از رشد بی هوازیهای مطلق مناسب نیستند و بنابراین توصیه می شود از یک جفت ظروف آئروبیک و آنائروبیک استفاده شود.
امکان بدست آوردن بهتر میکروارگانیسمها در شرایطی که از هر دو محیط هوازی و بی هوازی استفاده شده باشد بیشتر بوده است.اما عقیده بر این است که استفاده روزمره از محیطهای بی هوازی بخصوص در مواقعی که منابع محدود هستند الزامی نیست.
برخی از کارخانجات ظروف هوازی و بی هوازی به همراه افزودنیهایی مثل کربن یا رزین که آنتی بیوتیکها را غیر فعال می کند تولید می کنند.در مواقعیکه نمونه خون از بیمارانی گرفته می شود که آنتی بیوتیک مصرف کرده اند استفاده ازینگونه ظروف ترجیح داده میشوند.مدارکی وجود دارد که مدت زمان متوسط برای مثبت شدن با این ظروف کوتاهتر از ظروف نرمال هوازی و بی هوازیست.
ظروف کشت خون اطفال اغلب با فاکتورهای رشد کامل شده اند و معمولا افزودنیهایی دارند که با آنتی بیوتیکها باند شده و اجازه می دهند که امکان جداسازی باکتریها بهبود یابد،همچنین استفاده از غلظتهای کمتری از sps در این گونه ظروف مجموعا باعث می شود که حجم کمتری خون به محیط کشت تلقیح شود.
ظروف کشت خون مایکوباکتریال محتوی آبگوشتی مناسب برای جداسازی مایکوباکتریها است و برای نشان دادن عفونتهای منتشره مایکوباکتریال مناسب هستند.از این ظروف همچنین برای افزایش بازیافت مخمرها از خون استفاده می شود.البته از ظروف روتین کشت خون می توان برای آشکار کردن کاندیدمی استفاده کرد و کشتهای خون مایکوباکتریال را برای عفونتهای مشکوک مایکوباکتریال نگاه داشت.
دستگاه کشت خون اتوماتیک
آنالایزرهای کشت خون اتوماتیک میتوانند پاتوژنهای حمل شونده در خون را در نمونههای بالینی به سرعت تشخیص دهند. پزشکان بر اساس نتایج به دست آمده از دستگاه کشت خون بیماران خود را با استفاده از آنتی بیوتیک مناسب درمان میکنند. سیستمهای اتوماتیک در مقایسه با روشهای دستی ، میتوانند قابلیت اطمینان را بهبود داده و زمان مورد نیاز برای به دست آوردن نتایج را کاهش دهند.
اصول عملکرد
آنالایزرهای کشت خون اتوماتیک وجود یا عدم وجود رشد میکروبی در نمونههای بیماران را تشخیص میدهند. عموماً تست کردن با تلقیح (inoculation) نمونه به یک محیط شروع میشود تا غلظت مناسب برای آنالیز به دست آید. بسته به سیستم و اصول مورد استفاده ، باکتریها با شمارش یا اندازه گیری یک محصول باکتریایی نهایی مانند دی اکسید کربن (2)CO تشخیص داده میشوند. تلقیـح یک جمعیت از میکرو ارگانیسمها در یک محیط مایع ، باعث ایجاد یک فاز رشد تأخیردار میشود ؛ در این فاز تا زمانی که ارگانیسمها به یک ارتباط پایدار با محیط خود نرسند تعداد آنها زیاد نمیشود. زمانی که آنزیمهای آنها به مواد غذایی جدید ادپت شد ، فاز log-growth شروع میشود که در این فاز آنها با نرخ نمایی رشد میکنند. ارگانیزمها در این فاز میتوانند به یک محیط مشابه منتقل شوند بدون این که مشخصههای رشد نمایی خود را از دست بدهند. رشد log تا زمانی که مواد غذایی مصرف شوند یا متابولیتهای سمی جمع شده و مانع رشد شوند ، ادامه مییابد. در این مرحله ، برخی از سلولها به تولیدمثل ادامه میدهند و برخی از آنها میمیرند و این باعث میشود که رشد در ظاهر ثابت شود و تغییر قابل توجهی در تعداد میکروبها دیده نشود. در نهایت نرخ مرگ از نرخ تولیـد مثل بیشتـر خواهد شد و جمعیت نهایی به سرعت شروع به کاهش پیدا میکند.
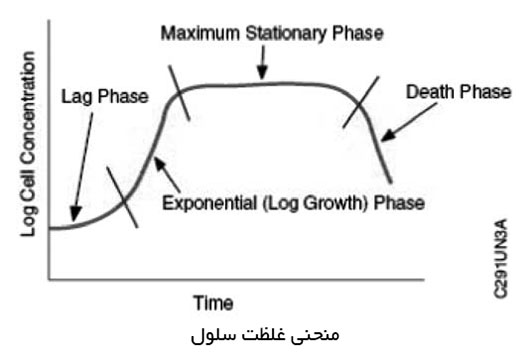
آنالیز کشت خون بر اساس پنج قانون پایه است که حاکم بر رشد میکرو ارگانیسمها در یک محیط مایع هستند:
تا زمانی که غلظت میکرو ارگانیسمها برای تولیدمثل کافی است ، تعداد ارگانیسمها در تلقیح ، تأثیری روی زمان تأخیر اولیه بعد از تلقیح نمیگذارد. یعنی با دانستن این که مینیمم غلظت رشد وجود دارد (معمولا حداقل مقدار آن 100 ارگانیسم در هر میلی لیتر از مایع است) ، میتوان مایعات بدن را بدون در نظر گرفتن تعداد ارگانیسمهای موجود بررسی کرد. بر اساس این قانون میتوان نمونههای تست را در بازههای زمانی ثابت آنالیز کرد تا رشد مشخص شود.
بافت کشت داده شده را که در فاز log در حال رشد است میتوان با یک محیط مشابه رقیق سازی نمود ، بدون این که روی نرخ رشد log تأثیری داشته باشد. این موضوع انتقال نمونههای مشابه برای تستهای اضافی را تسهیل میکند.
میتوان ارگانیزمها را بدون حذف عوامل تسریع کنندهی رشد یا متوقف کنندهی رشد آنالیز کرد.
ارگانیسم در فاز رشد تأخیردار تحت شرایط خاص به صورتی قابل پیش بینی به یک فشار وارده پاسخ میدهد. در یک کشت ترکیبی ، هر جمعیتی از میکرو ارگانیسمها به صورت مستقل اما قابل پیش بینی پاسخ میدهند. اگر یک جمعیت مانع از رشد جمعیت دیگری شود ، از بین بردن جمعیت اول باعث افزایش رشد جمعیت دوم میشود.
در زمان تقسیم سلولی تمام سلولهای دختر ابعاد فیزیکی و متابولیسمهای مشابه دارند. این موضوع به عنوان قانون ابعاد شناخته میشود. در نتیجه میتوان یک میکروب را با ابعاد آن شناسایی کرد و جمعیتهای مختلفی از ارگانیزمها را میتوان در یک محیط کشت شناسایی کرد. این قانون تنها در سیستمهایی که قادر به آنالیز ارتفاع پالس هستند مفید است.
