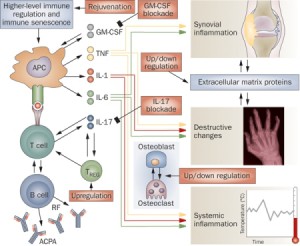
آرتریت روماتوئید (روماتیسم مفصلی) شایع ترین بیماری التهابی روماتولوژی است که با التهاب مفاصل نمود پیدا می کند.روماتیسم مفصلی از بیماری های سیستمیک خود ایمنی است که در آن سیستم دفاعی بدن علیه بافت های نرمال بدن وارد عمل می شود و با تولید موادی به نام آنتی بادی باعث تخریب مفاصل می شود.
دکتر نوشین بیات، متخصص بیماری های داخلی و فوق تخصص مفاصل و عضلات، درباره شیوع این بیماری می گوید: «روماتیسم مفصلی در زنان میانسال بیشتر دیده می شود، خصوصاً در سن ۴۰ تا ۵۰ سالگی شایع تر است. در عین حال جوانان و مردان نیز در ۳۰ تا ۵۰ سالگی ممکن است دچار آن شوند.» بطور کلی شیوع این بیماری در زنان بیشتر از مردان و نسبت مبتلایان زن به مرد، سه به یک است.
● علائم و نشانه ها
شخصی که دچار آرتریت روماتوئید می شود، هنگام صبح تا چند ساعت دچار خشکی مفصل بوده و حرکت دادن مفاصل برای او ناراحت کننده است. «ورم مفاصل در این افراد بیشتر در مفاصل کوچک و متوسط دست و پا دیده می شود. مفاصل به علت التهاب و ضخیم شدن غشای مفصلی و تجمع مایع در مفصل، گرم و متورم و دردناک می شوند. این وضعیت به مرور زمان باعث تخریب و تغییر شکل مفصل شده و استخوان و غضروف داخل مفصل را تدریجاً دچار خوردگی می کند.»
سیر بالینی و شدت این بیماری در بیماران مختلف متفاوت است. در بعضی افراد بیماری خفیف است و یا سیر آهسته ای دارد، اما در بعضی بیماران، بیماری به سرعت پیشرفت می کند و خیلی زود ناتوان می شوند. به عقیده دکتر عبدالرحمن رستمیان، فوق تخصص روماتولوژی، شروع آرتریت روماتوئید در ۵۰ تا ۷۰ درصد موارد بی سروصدا است و بروز آن هفته ها و ماه ها به طول می انجامد: «درد در این بیماری ماهیت التهابی دارد و در حالت استراحت تشدید می شود. مفصل ها معمولاً به صورت قرینه درگیر آرتریت روماتوئید می شوند و بیماری به صورت درد، تورم، گرمی، حساسیت و محدودیت حرکتی ظاهر می شود.»
● عوامل و محرک ها
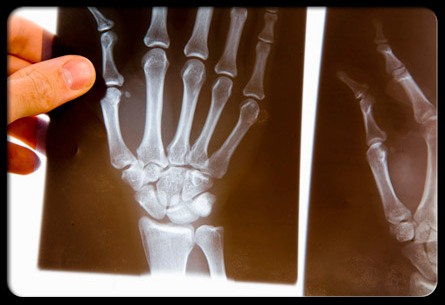
عوامل دقیق ابتلا به آرتریت روماتوئید تا امروز بطور کامل مشخص نشده اند، اما تأثیر وراثت، عفونت، اضطراب و جنسیت در بسیاری از بیماران مشاهده شده است. جدیدترین یافته های پژوهشگران انستیتو کارولینسکای سوئد این موضوع را تأیید می کند که علاوه بر بیشتر بودن تعداد مبتلایان زن نسبت به مرد، این بیماری در زنان دردناک تر است و حتی در مواردی که علائم بیماری یکسان است، زنان بیش از مردان از این بیماری درد می کشند. براساس نتایج تحقیقات این دانشمندان تأثیرات مثبت روش های درمانی استاندارد نیز در مردان بهتر از زنان است. دکتر بیات زمینه مستعد ژنتیک و وجود سابقه خانوادگی ابتلا به آرتریت روماتوئید را از عوامل مشاهده شده این بیماری می خواند و می گوید: «زمینه ژنتیک این شرایط را فراهم می آورد که تعادل طبیعی سیستم ایمنی تحت تأثیر فاکتورهای محیطی به هم بخورد و بدن علیه اجزای سلولی خود آنتی بادی بسازد که در نتیجه موجب پدیده های التهابی می شود.» از عوامل محیطی، نقش عفونت ها و از عوامل فردی، تأثیر اضطراب و فشار روانی در تحریک آرتریت روماتوئید همواره مورد بحث بوده است. دکتر بیات معتقد است در فردی که از جنبه ژنتیک، مستعد ابتلا به این بیماری باشد و تحت استرس قرار گیرد، احتمال فعال شدن آرتریت روماتوئید بیشتر است. هر چه استرس های روحی و مشکلات اجتماعی بیمار بیشتر شود، حملات بیماری، طولانی تر و شدت آن بیشتر می شود. تشخیص روماتیسم مفصلی عموماً با مشاهده علائم بالینی میسر است. به گفته دکتر رستمیان یافته های آزمایشگاهی غیراختصاصی هستند و هیچگونه تست آزمایشگاهی وجود ندارد که بتوانیم به تنهایی بطور قطعی براساس آن بیماری روماتوئید را تشخیص داد. با این حال نوعی ایمونوگلوبین در خون وجود دارد که «فاکتور روماتوئید (RF)» خوانده می شود. وجود این ماده ممکن است در جریان آرتریت روماتوئید مثبت شود، اما منفی بودن آن نیز نمی تواند این بیماری را رد کند. با این حال فاکتور روماتوئید در بسیاری بیماران مبتلا به این بیماری وجود دارد و به نظر می رسد در بیمارانی که فاکتور روماتوئید مثبت دارند، بیماری سنگین تر است. دکتر رستمیان فاکتور روماتوئید را در ۲تا ۵ درصد افراد سالم جامعه بخصوص افراد مسن مثبت می داند، بنابراین وجود RF در خون فرد به تنهایی نشانه چیزی نیست و در مقابل نیز امکان دارد در یک فرد مبتلا به این بیماری، RF مثبت نباشد. در آزمایش خون بیماران مبتلا به آرتریت روماتوئید معمولاً کم خونی (Anemia) شایع است که به عنوان نشانه ای از فعال بودن بیماری شناخته می شود. چند تست و مارکر بیماری های التهابی نیز وجود دارد که در بررسی وجود التهاب، تشخیص و بررسی فعال بودن بیماری نقش دارند. مفاصلی که درگیر آرتریت روماتوئید می شوند بطور معمول مفاصل کوچک دست مخصوصاً بندهای دوم و سوم انگشتان، مچ دست و پاها، شانه، زانو و آرنج است. در این میان، مچ دست یکی از شایع ترین مفاصلی است که در جریان بیماری، مبتلا شده و در عین حال هر مفصلی ممکن است گرفتار آرتریت روماتوئید شود.
دکتر رستمیان، آرتریت روماتوئید را یکی از علل نشانگان تونل کارپ می داند. این نشانگان به علت فشار روی عصب در مچ دست بروز می کند و با درد و احساس سوزش در انگشتان یک، دو، سه و نیمی از انگشت چهارم همراه است.
● عواقب و عوارض
در بیماران مبتلا به روماتیسم مفصلی، پوکی استخوان بیشتر دیده می شود و بنابراین به نظر دکتر بیات لازم است که این افراد رژیم غذایی خاصی را دنبال کنند: «رژیم غذایی مناسب و با کیفیت مقدار مناسبی کالری و مواد پروتئینی وارد بدن بیمار می کند. این رژیم غذایی شامل لبنیات مانند شیر و ماست است تا ویتامین D و کلسیم مورد نیاز بدن تأمین شود. وجود ماهی و روغن ماهی در وعده های غذایی هفتگی به تناوب لازم است. مصرف سبزی و میوه برای تأمین ویتامین های مختلف ضروری بوده و اگر رژیم غذایی به میزان کافی دارای پروتئین و کربوهیدرات باشد، شخص دیگر نیازمند مصرف قرص های تقویتی نیست. تغذیه مناسب در بیماران مبتلا به آرتریت روماتوئید، به منزله درمان است و از آنجایی که این افراد، مستعد چاقی، دیابت و افزایش فشارخون هستند، باید میزان نشاسته و چربی در غذایشان کم باشد و بر وزن خود کنترل داشته باشند، زیرا با افزایش وزن، فشار بر مفاصل نیز بیشتر می شود.آرتریت روماتوئید جزو دسته بیماری های مزمن است و هرچه زودتر نسبت به درمان و کنترل آن اقدام شود، نتیجه بهتری به دست می آید. دکتر بیات در این باره می گوید: «در میان افرادی که بیماری شان در مرحله فعال است، ۱۰ درصد افراد بطور کامل بهبودی می یابند و ۲۰ تا ۳۰ درصد وارد مرحله حاد می شوند. در این مرحله بیمار نباید فعالیت سنگین ورزشی داشته باشد زیرا منجر به افزایش درد و التهاب می شود. با این حال در مرحله ای که بیماری فعال نشده و تحریک پذیری مفاصل بسیار بالا نیست، ورزش سبک مانند قدم زدن در جای هموار، موجب می شود قدرت عضلانی و حرکت مفصل تا حد امکان حفظ شده و خشکی مفصل کاهش یابد.»
فردی که دچار آرتریت روماتوئید است باید بین فعالیت، استراحت و ورزش تعادل برقرار کند. ضعف و خستگی زودرس از نشانه های روماتیسم مفصلی هستند که ممکن است با تب و بی اشتهایی نیز همراه باشند. التهاب ناشی از عملکرد دستگاه ایمنی در این بیماری گاهی چشم و رگ های خونی را نیز درگیر می کند، بنابراین با توجه به عوارض داروهای ضدالتهاب، فرد بیمار بهتر است حداقل هر شش ماه یکبار برای معاینه چشم به پزشک متخصص مراجعه کند.
● درمان
از آنجا که التهاب می تواند منجر به تخریب مفاصل درگیر و در نتیجه دفرمیتی (بدشکلی) آنها شود، درمان دارویی آرتریت روماتوئید با هدف کاهش و رفع التهاب انجام می گیرد. دکتر رستمیان دسته اصلی داروهای مورد نیاز برای این بیماری را، داروهایی می داند که تنظیم کننده و تعدیل کننده سیستم ایمنی بدن هستند. این داروها در طولانی مدت عوارضی مانند پوکی استخوان و شکستگی های استخوانی را به دنبال دارند: «هدف از درمان در این بیماری، کنترل درد و حفظ توانایی فرد برای کار و زندگی است. اولین داروهایی که در این زمینه کاربرد دارند، دسته داروهای «ضدالتهاب غیراستروئیدی» مانند آسپرین، ایبوپروفن و ایندومتاسین هستند، البته در دوز خاص و تحت نظر پزشک مورد استفاده قرار می گیرند، زیرا ممکن است منجر به عوارض گوارشی مانند خونریزی معده شوند.دکتر بیات تزریق داخل مفصلی آمپول های کورتون را از درمان های مؤثر و مناسب برای آرتریت روماتوئید می داند و استفاده هر شش ماه یکبار از آنها را مؤثر برمی شمرد. به عقیده دکتر رستمیان تزریق مفصلی تنها برای زمانی کمک کننده است که تعداد مفصل دیگر، کم باشد و البته بیش از سه تزریق در سال نباید انجام شود.»اگرچه تاکنون اقدامات پژوهشی قابل ملاحظه ای برای فهم علت آرتریت روماتوئید و پیامدهای آن انجام شده اما همچنان علت زمینه ای این بیماری ناشناخته است. پزشکان معتقدند مانند بسیاری بیماری های دیگر، در صورت وجود ارتباط خوب بین پزشک و بیمار، حمایت خانواده و مصرف به موقع داروها، ناتوانی بیمار حتی در موارد حاد، کاهش پیدا می کند و بیمار می تواند با کیفیت بهتری زندگی کند.
آزمايش هاي متداول براي تشخيص بيماري آرتريت روماتوئيد
1- ظهور اتو آنتي بادي فاكتور روماتوئيدي RF
2- اندازه گيري سرعت رسوب RBC كه در اين بيماران تقريباً با وخامت بيماري افزايش مي يابد.
3- ظهور و افزايش پروتئين C-reactive protein
4- تغييرات مقدار اجزاي كمپلمان (C4,C3)
5- ظهور اتوآنتي باديهاي ضد هسته
تست RF به روش آگلوتيناسيون
اساس آزمايش RF تعيين وجود يا عدم وجود RF (آنتي بادي IgM) در سرم بيماران مي باشد. براي انجام آزمايش مذكور، مي توان از كيتي كه بدين منظور، توسط شركتهاي مختلف تجاري ساخته مي شود، استفاده كرد.
همانطور كه قبلا گفته شد، اساس تمام آزمايشهاي سرولوژي، واكنش آنتي بادي و آنتي ژن مي باشد. بالطبع آزمايش RF نيز از اين قاعده مستثني نيست. همانطور كه در تعريف RF گفته شد، RF يك اتوآنتي بادي از كلاس IgM عليه قسمت Fc آنتي بادي IgG خود شخص مي باشد. بنابر اين با استفاده از آنتي بادي IgG مي توان به جستجوي فاكتور روماتوئيدي در سرم بيماران پرداخت. اما بايد توجه داشت كه، واكنش IgG با RF كمپلكس قابل رويتي را ايجاد نمي كند. براي قابل رويت شدن كمپلكس و ايجاد واكنش آگلوتيناسيون، بايد آنتي ژن (در اينجا آنتي بادي IgG) به يك ماده نامحلول متصل شود كه اين ماده نامحلول درگذشته، گلبول قرمز گوسفند بود، كه به اين روش، آزمايش روز – والر (Roze-waaler) مي گفتند. ولي از آنجا كه گلبول هاي قرمز، عمر كوتاهي دارند، امروزه روش ديگري متداول است به نام R.A-Latex كه در آن ذره نامحلول مورد استفاده, ذرات لاتكس مي باشد. اين ذره نامحلول همچنين مي تواند زغال و بنتونايت و… باشد كه لاتكس از همه آنها هم, ارزانتر است و هم قابل دسترس تر .
نكته ها
1) روش R.A-latex نسبت به روش Rose-waaler حساسيت بيشتري به RF دارد. به عبارت ديگر روش روز- والر بيشتر در بيماري آرتريت روماتوئيد مثبت مي شود، و مثبت كاذب كمتري دارد، ولي روش لاتكس ممكن است در بيماريي هاي ديگر ( RF با تيتر كمتر) نيز مثبت شود.
2) اساس آزمايش RA-latex آگلوتيناسيون پاسيو معكوس Reveased Passive Agglutination)) مي باشد.
آزمايش R.A-latex
نمونه هاي مورد آزمايش:
– از سرم تازه و شفاف استفاده شود.
– پلاسما غير قابل استفاده است.
– سرمهاي ليپميك يا آلودگي هاي ميكروبي ممكن است باعث جوابهاي غلط شوند.
– نمونه ها را مي توان تا24 ساعت در يخچال و براي مدتهاي طولاني در فريزر (C 20-) نگهداري نمود.
معرفهاي موجود در كيت R.A-latex
معرف شماره 1: تامپون براي رقيق كردن سرم ( به جاي تامپون مي توان از سرم فيزيولوژي استفاده كرد)
معرف شماره 2: ذرات لاتكس كه بر روي آنها IgGي انساني و يا خرگوشي سوار شده است.
معرف شماره 3: كنترل مثبت
معرف شماره 4: كنترل منفي
آزمايش در دو مرحله كيفي و كمي انجام مي شود كيفي براي وجود RF و كمي براي تعيين تيتر آن در سرم.
روش انجام آزمايش
الف) روش كيفي:
1- يك ميلي ليتر از تامپون را در لوله آزمايش ريخته و به آن 50 ميكروليتر نمونه سرمي اضافه كنيد. ( رقت 1 به 20) كنترل هاي مثبت و منفي نياز به رقيق كردن ندارند.
2- 50 ميكروليتر از نمونه سرمي رقيق شده و يك قطره از كنترل هاي مثبت و منفي را بطور جداگانه در وسط دايره هاي 1، 2 و 3ي اسلايد (اسلايد زمينه سياه) قرار داده و يك قطره از سوسپاسيون لاتكس را در كنار آنها بچكانيد.
3- با استفاده از همزن پلاستيكي, قطرات را مخلوط نموده و در سطح دايره ها پخش نماييد.
4- اسلايد را بطور دوراني در دست يا با استفاده از روتاتور به مدت 2 دقيقه حركت دهيد.
5- ميزان آگلوتيناسيون را به اين صورت گزارش كنيد.
آلگوتيناسيون درشت + + + RF مثبت
آلگوتيناسيون متوسط ++ RF مثبت متوسط
آلگوتيناسيون ريز + RF مثبت ضعيف
بدون آگلوتيناسيون ( سوسپانسيون يكنواخت RF منفي
ب) روش كمي
1- براي هر نمونه سرمي شش عدد لوله آزمايش را با شماره هاي 1 تا 6 علامت گذاري كنيد.
2- به همه لوله ها 50 لاندا ( ميكروليتر) تامپون يا سرم فيزيولوژي مي ريزيم ( بسته به نوع كيت اين مقدار متغير است).
3- به لوله شماره 1، 50 لاند سرم بيمار را اضافه كنيد. ( غلظت 2/1)
4- 50 لاندا از محلول لوله شماره 1 را به لوله شماره 2 اضافه كنيد و بعد از مخلوط كردن اين عمل را براي لوله هاي ديگر بطور سريال تكرار نمائيد. ( 2 به 3 و…).
5- در آخر 50 لاندا از لوله ي 6 را بيرون بريزيد.
با اين روش غلظتهاي مختلف از سرم ( 2/1و 4/1 و 8/1 و 16/1 و …) تهيه مي شود.
6- هر كدام از نمونه هاي دقيق شده را براساس روش كيفي بررسي كنيد
7- آخرين رقتي از سرم كه واكنش اگلوتيناسيون در آن قابل مشاهده است به عنوان تيتر فاكتور روماتوئيدي (RF) گزارش مي شود.
F8fc
عالی بود دکتر